Bệnh viêm khớp dạng thấp
Ở Việt Nam tỷ lệ người mắc bệnh viêm khớp dạng thấp là 0.5 % , chiếm 20 % trong số những người mắc bệnh về khớp điều trị tại bệnh viện. Viêm khớp dạng thấp không chỉ ảnh hưởng tới sinh hoạt mà còn ảnh hưởng tới khả năng học tập, lao động. Bài viết dưới đây cung cấp cho các bạn những thông tin cần thiết về bệnh này.
Bệnh viêm khớp dạng thấp là bệnh mà hệ thỗng miễn dịch tấn công các khớp xương dẫn đến đau khớp, cứng khớp và sưng các khớp, và phá hủy các khớp.
Bệnh gây nên dau khớp, cứng khớp, và sưng các khớp. Ở một số người bị bệnh viêm khớp dạng thấp còn gây nên hỏng khớp và biến dạng khớp.
Mặc dù bệnh viêm khớp dạng thấp ảnh hưởng tới tất cả các khớp trong cơ thể nhưng thường tìm thấy ở các khớp sau: Khớp tay, cổ tay, bàn chân, đầu gối và mang tính chất đối xứng.
Đôi khi, bệnh viêm khớp dạng thấp có thể ảnh hưởng đến các bộ phận khác của cơ thể ngoài khớp như tim, phổi, mắt, miệng.
Bệnh viêm khớp dạng thấp kéo dài một vài năm hoặc suốt đời và đợt điều trị kéo dài một vài tháng , một vài năm.
Nguyên nhân gây ra bệnh viêm khớp dạng thấp:
Chưa tìm được nguyên nhân gây bệnh viêm khớp dạng thấp, nhiều nhà khoa học cho rằng bệnh viêm khớp dạng thấp liên quan đến yếu tố di truyền.
Bệnh viêm khớp dạng thấp xảy ra ở đối tượng nào?
Bệnh thấp khớp thường ít phổ biến hơn so với các bệnh về khớp khác.
Ở Mỹ có khoảng 1 triệu người bị bệnh thấp khớp.
Phụ nữ thường mắc bệnh này nhiều hơn so với đàn ông, khoảng 7/10 người bị thấp khớp là phụ nữ.
Mặc dù bệnh thấp khớp có thể gặp ở bất kỳ đối tượng nào, nhưng nó thường thấy ở độ tuổi 30-50.
Triệu chứng lâm sàng của viêm khớp dạng thấp
Khởi phát: 85% bắt đầu từ từ, tăng dần, 15% đột ngột với các dấu viêm cấp; đa số bằng viêm một khớp, đó là một trong các khớp bàn tay (cổ tay, bàn ngón, ngón gần), gối. Kéo dài từ vài tuần đến vài tháng rồi chuyển qua giai đoạn toàn phát.
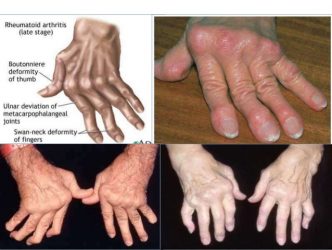
Toàn phát: Viêm nhiều khớp.
Vị trí: Sớm là các khớp ở chi, trội ở xa gốc.
Chi trên: Cổ tay, bàn ngón, ngón gần nhất là ngón 2 và ngón 3.
Chi dưới: Gối, cổ chân, bàn ngón và ngón chân.
Muộn là các khớp: Khuỷu, vai, háng, đốt sống cổ, thái dương hàm, ức đòn.
Tính chất: Xu hướng lan ra 2 bên và đối xứng:
Sưng, đau và hạn chế vận động, ít nóng đỏ, có thể có nước ở khớp gối.
Đau tăng nhiều về đêm gần sáng, cứng khớp buổi sáng.
Các ngón tay có hình thoi, nhất là các ngón 2 và ngón 3.
Biến dạng khớp đặc trưng xuất hiện chậm hơn: bàn tay gió thổi, bàn tay lưng lạc đà.
Triệu chứng ngoài khớp
Toàn thân: Sốt nhẹ, da xanh, ăn ngủ kém, gầy, rối loạn thần kinh thực vật.
Biểu hiện cận khớp:
Hạt dưới da: Nổi gồ lên khỏi mặt da, chắc, không đau d: 0,5-2cm thường gặp ở trên xương trụ gần khớp khuỷu, trên xương chày gần khớp gối, số lượng từ một đến vài hạt.
Da khô teo, phù 1 đoạn chi, hồng ban lòng bàn tay.
Teo cơ: rõ rệt ở vùng quanh khớp viêm, viêm gân: hay gặp gân Achille.
Rất hiếm gặp trên lâm sàng:
Tim: Tổn thương cơ tim kín đáo, có thể có viêm màng ngoài tim.
Phổi: Viêm màng phổi nhẹ, xơ phế nang.
Lách: lách to và giảm bạch cầu trong hội chứng Felty
Xương: mất vôi, gãy tự nhiên.
Ngoài ra còn có: Viêm giác mạc, viêm mống mắt, đè ép các dây thần kinh ngoại biên, thiếu máu nhược sắc, rối loạn thần kinh thực vật, nhiễm Amyloid có biểu hiện chủ yếu ở thận, thường xuất hiện rất muộn.
Chẩn đoán bệnh viêm khớp dạng thấp
Tiêu chuẩn của Hội Thấp khớp học Hoa Kỳ (ACR ) 1987
Hiện nay tiêu chuẩn này vẫn đang được áp dụng rộng rãi nhất trên thế giới và Việt nam đối với thể biểu hiện nhiều khớp và thời gian diễn biến viêm khớp trên 6 tuần
+ Cứng khớp buổi sáng kéo dài trên 1 giờ
+ Viêm tối thiểu 3 nhóm khớp: sưng phần mềm hay tràn dịch tối thiểu 3 trong số 14 nhóm khớp sau (kể cả hai bên): khớp ngón gần bàn tay, khớp bàn ngón tay, khớp cổ tay, khớp khuỷu, khớp gối, khớp cổ chân, khớp bàn ngón chân.
+ Viêm các khớp ở bàn tay: sưng tối thiểu một nhóm trong số các khớp cổ tay, khớp ngón gần, khớp bàn ngón tay.
+ Viêm khớp đối xứng.
+ Hạt dưới da.
+ Yếu tố dạng thấp trong huyết thanh dương tính
+ Dấu hiệu X quang điển hình của VKDT: chụp khớp tại bàn tay, cổ tay hoặc khớp tổn thương: hình bào mòn, hình hốc, hình khuyết đầu xương, hẹp khe khớp, mất chất khoáng đầu xương.
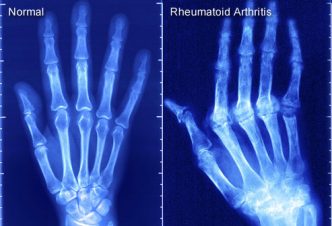
Chẩn đoán xác định: khi có ≥ 4 tiêu chuẩn. Triệu chứng viêm khớp (tiêu chuẩn 1- 4) cần có thời gian diễn biến ≥ 6 tuần và được xác định bởi thày thuốc.Tiêu chuẩn ACR 1987 có độ nhạy 91-94% và độ đặc hiệu 89% ở những bệnh nhân VKDT đã tiến triển. Ở giai đoạn bệnh mới khởi phát, độ nhạy chỉ dao động từ 40-90% và độ đặc hiệu từ 50-90%.
Lưu ý: Hạt dưới da hiếm gặp ở Việt Nam. Ngoài ra, cần khảo sát các triệu chứng ngoài khớp như : teo cơ, viêm mống mắt, tràn dịch màng ngoài tim, tràn dịch màng phổi, viêm mạch máu… thường ít gặp, nhẹ, dễ bị bỏ sót.
Tiêu chuẩn của Hội Thấp khớp học Hoa Kỳ và Liên đoàn chống Thấp khớp Châu Âu 2010 (ACR/EULAR 2010 – American College of Rheumatology/ European League Against Rhumatism). Tiêu chuẩn này có thể áp dụng trong trường hợp bệnh ở giai đoạn sớm, các khớp viêm dưới 06 tuần và thể ít khớp. Tuy nhiên cần luôn theo dõi đánh giá lại chẩn đoán vì nhiều trường hợp đây cũng có thể là biểu hiện sớm của một bệnh lý khớp khác không phải viêm khớp dạng thấp.
Điều trị triệu chứng bệnh viêm khớp dạng thấp: nhằm cải thiện triệu chứng viêm, giảm đau, duy trì khả năng vận động (tuy nhiên các thuốc này không làm thay đổi được sự tiến triển của bệnh).
– Các thuốc kháng viêm không steroid (KVKS- NSAIDs).
+ Các thuốc kháng viêm ức chế chọn lọc COX2 (được chọn lựa đầu tiên vì thường phải sử dụng dài ngày và ít có tương tác bất lợi với methotrexat)
Celecoxib: 200mg, uống 1 đến 2 lần mỗi ngày.
Hoặc Meloxicam: 15 mg tiêm (chích) bắp hoặc uống ngày một lần.
Hoặc Etoricoxib: 60 – 90 mg, ngày uống một lần.
+ Các thuốc thuốc kháng viêm ức chế không chọn lọc
Diclofenac: uống hoặc tiêm bắp: 75mg x 2 lần/ngày trong 3 – 7 ngày. Sau đó uống: 50 mg x 2 – 3 lần/ ngày trong 4 – 6 tuần.
Brexin (piroxicam + cyclodextrin) 20mg uống hàng ngày
+ Hoặc các thuốc kháng viêm không steroid khác (liều tương đương).
Lưu ý: khi dùng cho các bệnh nhân có yếu tố nguy cơ có các tác dụng không mong muốn của thuốc KVKS (NSAIDs) (bệnh nhân già yếu, tiền sử (tiền căn) bị bệnh lý dạ dày…) hoặc điều trị dài ngày, cần theo dõi chức năng thận và bảo vệ dạ dày bằng các thuốc ức chế bơm proton
– Corticosteroids (Prednisolone, Prednisone, Methylprednisolone)
+ Thường sử dụng ngắn hạn trong lúc chờ đợi các thuốc điều trị cơ bản có hiệu lực. Chỉ định khi có đợt tiến triển (tiêu chuẩn đợt tiến triển xem ở phần Phụ lục)
+ Thể vừa: 16-32 mg methylprednisolon (hoặc tương đương), uống hàng ngày vào 8 giờ sáng, sau ăn.
+ Thể nặng: 40 mg methylprednison TM mỗi ngày.
+ Thể tiến triển cấp, nặng, đe doạ tính mạng (viêm mạch máu, biểu hiện ngoài khớp nặng): bắt đầu từ 500-1.000mg methylprednisolone truyền TM trong 30-45 phút/ngày, điều trị 3 ngày liên tục. Sau đó chuyển về liều thông thường. Liệu trình này có thể lặp lại mỗi tháng nếu cần.
+ Sử dụng dài hạn (thường ở những bệnh nhân nặng, phụ thuộc corticoid hoặc có suy thượng thận do dùng corticoid kéo dài): bắt đầu ở liều uống: 20mg hàng ngày, vào 8 giờ sáng. Khi đạt đáp ứng lâm sàng và xét nghiệm, giảm dần liều, duy trì liều thấp nhất (5 – 8mg hàng ngày hoặc cách ngày) hoặc ngưng (nếu có thể) khi điều trị cơ bản có hiệu lực (sau 6-8 tuần).
Điều trị cơ bản bằng các thuốc chống thấp làm thay đổi tiến triển của bệnh (Disease Modifying Anti Rheumatic Drug-DMARDs) để làm chậm hoặc làm ngừng tiến triển của bệnh, cần điều trị lâu dài và theo dõi các triệu chứng lâm sàng, cận lâm sàng trong suốt thời gian điều trị).
– Thể mới mắc và thể thông thường: sử dụng các thuốc DMARDs kinh điển
+ Methotrexat khởi đầu 10 mg một lần mỗi tuần. Tùy theo đáp ứng mà duy trì liều cao hoặc thấp hơn (7,5 – 15 mg) mỗi tuần (liều tối đa là 20 mg/ tuần)
+ Hoặc Sulfasalazin khởi đầu 500 mg/ngày, tăng mỗi 500 mg mỗi tuần, duy trì ở liều 1.000 mg x 2 lần mỗi ngày
+ Kết hợp: methotrexat với sulfasalazin hoặc hydroxychloroquine nếu đơn trị liệu không hiệu quả
+ Kết hợp: methotrexat, sulfasalazin và hydroxychloroquine nếu kết hợp trên không hiệu quả
– Thể nặng, kháng trị với các DMARDs kinh điển (không có đáp ứng sau 6 tháng) cần kết hợp với các thuốc sinh học (các DMARDs sinh học)
+ Trước khi chỉ định các thuốc sinh học, cần làm các xét nghiệm để sàng lọc lao, viêm gan, các xét nghiệm chức năng gan thận và đánh giá mức độ hoạt động bệnh (máu lắng hoặc CRP, DAS 28, HAQ)
+ Kết hợp methotrexate và thuốc kháng Interleukin 6 (tocilizumab)
Methotrexat 10 – 15 mg mỗi tuần + tocilizumab 4 – 8mg/kg cân nặng, tương đương 200 – 400mg truyền TM mỗi tháng một lần.
+ Hoặc kết hợp methotrexate và một trong 3 loại thuốc kháng TNFα sau:
Methotrexat 10-15 mg mỗi tuần + etanercept 50mg tiêm dưới da mỗi tuần một lần.
Methotrexat 10-15mg mỗi tuần + infliximab TTM 2-3mg/kg mỗi 4 – 8 tuần.
Methotrexat 10-15mg mỗi tuần + adalimumab 40mg tiêm dưới da 2 tuần một lần
+ Hoặc kết hợp methotrexate và thuốc kháng lympho B (rituximab)
Methotrexat 10 – 15 mg mỗi tuần + rituximab truyền TM 500 – 1000mg x 2 lần, cách 2 tuần, có thể nhắc lại một hoặc hai liệu trình mỗi năm
+ Sau 3 – 6 tháng điều trị, nếu thuốc sinh học thứ nhất không hiệu quả, có thể xem xét thuốc sinh học thứ 2, tương tự như vậy, có thể xem xét thuốc sinh học thứ 3 khi sau 3 – 6 tháng, thuốc sinh học thứ 2 không hiêu quả.
Các điều trị phối hợp khác
– Các biện pháp hỗ trợ
+ Tập luyện, hướng dẫn vận động chống co rút gân, dính khớp, teo cơ. Trong đợt viêm cấp: để khớp nghỉ ở tư thế cơ năng, tránh kê, độn tại khớp. Khuyến khích tập ngay khi triệu chứng viêm thuyên giảm, tăng dần, tập nhiều lần trong ngày, cả chủ động và thụ động theo đúng chức năng sinh lý của khớp.
+ Phục hồi chức năng, vật lý trị liệu, tắm suối khoáng, phẫu thuật chỉnh hình (cắt xương sửa trục, thay khớp nhân tạo khi có chỉ định).
– Phòng ngừa và điều trị các biến chứng của điều trị, các bệnh kèm theo
+ Viêm, loét dạ dày tá tràng: cần chủ động phát hiện và điều trị vì trên 80% bệnh nhân không có triệu chứng lâm sàng.
+ Phòng ngừa (khi có các yếu tố nguy cơ) và điều trị bằng thuốc ức chế bơm proton, kèm thuốc điều trị Helicobacter Pylori (nếu có nhiễm HP).
+ Khi sử dụng cortisteroid bất cứ liều nào trên 01 tháng, cần bổ xung calcium, vitamin D để phòng ngừa loãng xương. Nếu bệnh nhân có nguy cơ loãng xương cao có thể sử dụng bisphosphonates. Khi đã có loãng xương, tùy theo mức độ loãng xương, tuổi, giới và điều kiện cụ thể của người bệnh mà lựa chọn các thuốc phù hợp (thường là bisphosphonate)
+ Thiếu máu: acid folic, sắt, vitamin B12…
Trên đây là những thông tin cần thiết về bệnh viêm khớp dạng thấp các bạn có thể tham khảo. Viêm khớp dạng thấp kéo dài dẫn đến phá hủy và biến dạng các khớp, do đó khi gặp bất kỳ các triệu chứng của khớp: Sưng, đau, cứng khớp, các bạn nên đến các cơ sở y tế gần nhất để được thăm khám và điều trị.
(Tài liệu tham khảo: INH , bệnh học nội và điều trị, Advances in the medical treatment of rheumatoid arthritis,Advances in rheumatology: new targeted therapeutics)
2.114 views
- Thử nghiệm lâm sàng về công dụng của nghệ trong điều trị viêm loét dạ dày và vi khuẩn hp
- Bạn biết gì về lupus ban đỏ hệ thống ?
- Chương trình từ thiện – mùa đông ấm vùng cao 2017
- Hội thao phòng cháy chữa cháy- Nanofrance
- Giải bóng đá công đoàn công ty NanoFrance
- Vị thuốc cát cánh
- Công dụng của lá húng chanh
- Viêm đường hô hấp trên ở trẻ sơ sinh
- Viêm phổi không điển hình
- Virus hợp bào (rsv) tác nhân gây bệnh hô hấp hàng đầu ở trẻ








